Сустав как комплексная многокомпонентная система
Эволюция функции перемещения тела в пространстве у многоклеточных организмов связана с формированием специализированного опорно-двигательного аппарата, облигатными компонентами которого являются сократительные мышечные элементы и опорные, стромальные структуры — необходимый субстрат их фиксации.
Развитие и совершенствование стромальныхструктур, каку первичноротых, так и у вторичноротых организмов (при всех различиях в источниках развития) шли по пути их расчленения на сегменты и формирования системы рычагов, обеспечивающих перемещение сегментов по отношению друг к другу и всего организма по отношению к окружающей среде.
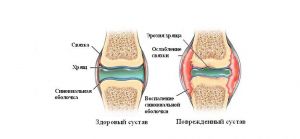
При прерывных соединениях (диартрозах) кости удерживаются посредством связок и суставной сумки, образованной в основном плотной волокнистой соединительной тканью. Соединения такого типа обеспечивают возможность движения костей.
В некоторых руководствах выделяется третий тип сочленения костей — полусуставы. Это хрящевые соединения. В них отсутствует суставная сумка и суставные поверхности. Фактически они являются вариантом синхондрозов, которые также соединяются посредством хрящевой ткани.
Участки, реализующие контакт между сегментами, сформировались как сочленения (articulatio). В эволюции этих структур наиболее совершенной формой явились диартрозы, или синовиальные суставы (articulatio synovialis). Характеристике этой формы соединения сегментов скелета у высших позвоночных и человека (в условиях нормы и патологии) посвящена первая часть данной книги.
Внутренняя, интимальная поверхность капсулы представлена синовиальной оболочкой (СО), сосуды и клетки которой являются продуцентами синовиальной жидкости (СЖ) или синовии.
Вспомогательными образованиями, не облигатными для всех видов суставов, являются диски, мениски и суставные губы, а также синовиальные сумки (ранее именуемые слизистыми).
Источники формирования компонентов сустава в онтогенезе
Все опорные компоненты сустава имеют в онтогенезе общий источник развития — скелетогенную мезенхиму, для всех характерно максимальное развитие экстрацеллюлярного матрикса. Именно матриксные структуры — волокна и основное вещество — принимают на себя механические нагрузки при осуществлении локомоторных актов: компрессии, растяжения и фрикции. Приобретение матриксом необходимых механических свойств, а именно прочности, эластичности, способности к преодолению деформации, достигается различными путями и сопряжено со специфическими процессами.
Дифференцировка идет в нескольких направлениях, таких как организация прочного волокнистого (коллагеново-эластического) каркаса (фибриллогенез), гидратация матрикса с использованием полианионных свойств протеогликанов основного вещества (хондрогенез), минерализация органической основы матрикса (остеогенез).
Своеобразным и присущим только синовиальным суставам направлением дифференцировки является синовиогенез — образование интимального слоя капсулы сустава — СО и СЖ. Специфика этого процесса заключается в формировании граничащего с полостью покровного (кроющего) слоя, клетки которого, мезенхимные по своей природе, выполняют не свойственные мезенхиме пограничные функции, обеспечивая существование суставной полости и продукцию специфических смазочных материалов, необходимых для свободного перемещения суставных концов сочленяющихся костей.
Таким образом, в сформировавшемся суставе объединяются одинаковые по исходным источникам, но различные по характеру последующих дифференцировок, высокоспециализированные компоненты. Каждая из этих структур, объединенных гистогенетически и топографически, сугубо специфична по своей морфологии, функциональным и реактивным потенциям, а следовательно, и по характеру реакции на действие патогенных факторов. Компоненты сустава находятся в постоянном контакте и взаимодействии, при котором сочетание различных функциональных особенностей обусловливает возможность существования сустава как единой многокомпонентной системы.
Морфологические и функциональные особенности взаимодействующих структур в суставе
Во всех синовиальных суставах регистрируются три зоны (области), где компоненты с различной направленностью клеточных дифференцировок тесно контактируют друг с другом:
- зона контакта СО и суставного хряща (так называемая переходная зона);
- зона контакта суставного хряща с подлежащей ему субхондральной костью;
- зона контакта СЖ с суставным хрящом и СО.
Характер перемещения сочленяющихся костных сегментов в каждом суставе обусловлен их величиной, формой, рельефом поверхности и внутренней архитектоникой.
Форма суставных поверхностей сочленяющихся костей
Облигатным компонентом синовиальных суставов является кость. Кость — сложный орган со своеобразной анатомической структурой и функцией. Анатомически в кости различают диафи-зы, метафизы и эпифизы, а также периост (надкостница) и эндост. В длинных трубчатых костях имеется костномозговая полость, содержащая костный мозг.
Как известно, в зависимости от числа сочленяющихся в суставе костных сегментов различают: простые суставы (articulatio simplex), когда сочленяются только два сегмента (например, плечевой, межфаланговые, межплюсневые суставы); сложные суставы (articulation composita), образованные несколькими костями, объединенными общей капсулой; комплексные суставы, содержащие в полости внутрисуставные хрящи — диски или мениски (например, коленный сустав); комбинированные суставы.
С учетом геометрических параметров формы суставных поверхностей можно различать:
- шаровидный сустав — (плечевой, тазобедренный);
- эллипсоидный сустав — (лучезапястный и атлантозатылочный);
- седловидный сустав — (пястно-запястное сочленение большого пальца кисти);
- цилиндрический сустав — суставы фаланг пальцев;
- блоковидный сустав (articulatio gynglymus), как разновидность цилиндрического — (например, суставы атланто-осевого шейного отдела позвоночника);
- плоский сустав — (мелкие суставы запястья и предплюсны).
Становление формы суставных поверхностей обеспечивается совокупным влиянием формообразовательных факторов, включая генетические и филогенетичесекие факторы.
В процессе становления формы суставных поверхностей существуют два периода. Для первого — дофункционального — периода характерно присутствие в суставе обособившихся и оформившихся концов сочленяющихся костей, однако их перемещение по отношению друг к другу еще невозможно. Второй период — функциональный, начинающийся в раннем онтогенезе и длящийся всю жизнь, характеризуется наличием двигательной активности, возможностью перемещения суставных концов и включением в их формирование воздействия биомеханических факторов — компрессии, растяжения, трения.
Особенности архитектоники костных эпифизов и покрывающего их суставного хряща
Механические нагрузки, получаемые сочленяющимися костями, передаются через хрящ на компактную кость эпифизов и гасятся в губчатом веществе.
Обычно различают три зоны суставного хряща: поверхностную, обращенную в полость сустава, промежуточную и базальную.
Ряд авторов выделяет глубокую часть базальной зоны хряща, состоящую из кальцифицированного хряща, и предлагает считать ее как отдельную — четвертую зону хряща. В отношении числа зон и их названий в гиалиновом суставном хряще среди исследователей отсутствует единая точка зрения.
Хрящ содержит матрикс и клетки (хондроциты) различной степени зрелости. Макромолекулярная структура матрикса представлена сочетанием волокнистых коллагеновых конструкций (коллагены II, VII, IX и XI типов) и многочисленных неколлагеновых компонентов. В числе последних особенно важны протеогликановые агреганы, полионионные свойства которых позволяют удерживать большой объем воды.
Важно отметить, что толщина суставного хряща по отношению к костным компонентам сочленяющихся сегментов (в процентах) и его собственные амортизационные возможности весьма незначительны. Основная нагрузка при амортизации падает на подлежащую хрящу субхондральную кость. Амортизационная мощность сустава во многом определяется совокупностью структурно-функциональных возможностей его костного и хрящевого компонентов.
В плане характеристики взаимодействия суставной хрящ—субхондральная кость представляет большой интерес оссеохондральное соединение — зона их непосредственного соприкосновения, а также базофильная линия (tidemark) — граница между кальцифицированным и некальцифицированным хрящом, препятствующая в норме проникновению в хрящ кровеносных сосудов и тем самым распространению процесса кальцификации. В нормальном суставе некальцифицированный хрящ никогда непосредственно не соприкасается с костью. Сочетанность функциональных характеристик костного вещества и суставного хряща обеспечивает гомеостаз сочленения и его адаптационные возможности.
Суставная полость и связочный аппарат сустава
Плотная соединительная ткань фиброзной оболочки суставной сумки образует волокнистый коллагеново-эластический каркас, в петлях которого располагаются основное вещество и клеточные элементы. В фиброзную капсулу вплетаются волокна суставных (сумочных) связок, укрепляющие стенку суставной сумки и являющиеся по существу ее компонентами. Волокна самой сумки непосредственно переходят в надкостницу сочленяющихся костей. В зависимости от расположения и мест прикрепления различают внекапсульные, капсульные и внутрикапсульные (внутрисуставные) связки.
Суставная полость в норме — это узкое щелевидное пространство, заполненное СЖ, объем которой в самых крупных суставах человека определяется обычно в 1—2 мл. У крупных млекопитающих (рогатый скот, лошади) количество синовии исчисляется в норме 8—10 мл. В условиях патологии объем жидкого содержимого суставной полости (суставного выпота) может достигать 200 мл.
Внутрисуставные структуры
В ряде суставов (грудиноключичный, акромиальноключичный, височно-нижнечелюстной) имеются фиброзно-хрящевые перегородки — диски, делящие суставные полости на самостоятельные отделы. В коленном суставе присутствуют неполные фиброзно-хрящевые перегородки — мениски, которые меняют свою форму в соответствии с изменением профиля сочленовных поверхностей при сгибании и разгибании.
В тазобедренном суставе (в вертлужной впадине подвздошной кости таза) также имеется кольцо, образованное фиброзным хрящом — суставная губа, увеличивающая размеры впадины и служащая местом прикрепления сухожилий и связок.
Для коленных суставов характерны внутрисуставные связки и жировые подушки, покрытые СО. Последние заполняют пространства в местах отсутствия конгруэнтности поверхностей сочленяющихся костей.
Фиброзная оболочка капсулы сустава местами истончена и в этих участках СО образует выпячивания — синовиальные (слизистые) сумки, обеспечивая прохождение сухожилий, прикрепляющихся к костям внутри суставной полости.
Связочный аппарат сустава образован связками из плотной волокнистой соединительной ткани, которые начинаются от утолщений фиброзной капсулы. Функциональное значение связок заключается в укреплении (стабилизации) сустава, а также в ограничении движений.
Микроциркуляторные русла в суставах (кровоснабжение, лимфатический дренаж, интерстициальные пути микроциркуляции)
Кровоснабжение
Каждый сустав, как и относящаяся к нему группа мышц, получает кровоснабжение от близлежащих артериальных сосудов.
Артериальные сосуды, вступающие в суставную капсулу, анасто-мозируют с артериями фасций, мышц и костей, образуя единую сеть, обеспечивающую возможности коллатерального кровообращения.
Губчатая и компактная кости эпифизов получают кровь от соответствующих костных артерий — ветвей общих артериальных стволов данного участка скелета. Связки и соседние участки надкостницы снабжаются кровью от суставных ветвей артерий. Суставный хрящ взрослых организмов аваскулярен.
Из всех структур, образующих внутреннюю среду суставов, наиболее обильное кровоснабжение имеет СО. В ее пределы вступают сосуды только калибра артериол. Образуемые ими капиллярные сети (прекапилляры, капилляры, посткапилляры) пронизывают всю толщу СО, включая покровный слой.
Посткапилляры собираются в венулы на границе с фиброзным слоем капсулы. Такие венулы характеризуются широким просветом, их диаметр превышает диаметр капиллярной сети в 1,5—2 раза.
Как правило, каждая артериола сопровождается двумя венулами. Многие авторы описывают в СО артериоловенулярные анастомозы.
Лимфатический дренаж
Лимфатический дренаж суставов обеспечен хорошо развитой сетью лимфатических сосудов. Лимфатическое русло сустава представлено сетью лимфатических капилляров в поверхностном покровном слое СО, связанной с более глубокой сетью, в субсиновиальном слое, а далее с сетью лимфатических сосудов в фиброзной оболочке капсулы сустава.
Лимфатические капилляры ориентированы, как правило, параллельно артериолам и венулам, но в ряде участков СО лежат более поверхностно. Расположение лимфатических сосудов по площади СО неравномерно, и глубина залегания их неодинакова. Эти данные, отраженные в наших работах по исследованию СО коленного сустава, позволяют говорить о функционально различных зонах в суставной полости.
Начальные звенья лимфатической системы представлены широкими (до 100-120 мкм) лимфатическими капиллярами, располагающимися в ткани в виде слепых выростов. Лимфатические посткапилляры образуют хорошо выявляемую сеть и имеют клапаны.
Согласно нашим планиметрическим данным, суммарная площадь лимфатического русла сустава относится к площади кровеносного русла как 1,9 : 1.
Интерстициальные пути обмена в суставах
Из трех структурных компонентов, осуществляющих микроциркуляторные процессы между суставом и сосудистыми руслами, наименее изученным до сего времени оказалась пространственная организация его интерстициального (внесосудистого) звена. Именно в СО, где основное вещество матрикса наряду с клетками непосредственно контактирует с содержимым суставной полости, а волокнистые структуры, как было показано выше, имеют закономерную, векториальную ориентацию, существование организованных путем транспорта метаболитов не вызывает сомнения. Речь идет об участии в микроциркуляторных процессах основного вещества, образующего паравазалъные пространства.
В процессах транспорта веществ в СО значительная роль принадлежит ее клеточным элементам. Изучение кинетики диффузионных процессов в оболочке показало, что перемещение молекул ряда веществ, идущее против градиента их концентрации, неизбежно регулируется механизмами, обладающими значительным энергетическим потенциалом и избирательностью. Этими параметрами в СО обладают только клетки — синовиоциты СО и эндотелиоциты кровеносных и лимфатических капилляров. Согласно нашим данным, можно говорить о нескольких зонах СО. Это зоны преимущественной резорбции веществ из суставной полости, зоны преимущественной транссудации и так называемые переходные зоны.
Для зон резорбции характерно поверхностное расположение лимфатических капилляров. В коленном суставе — это медиальная и латеральная стенки суставной полости и сумки надколенника. Зоны транссудации морфологически характеризуются развитием густой сети поверхностно расположенных кровеносных капилляров. Это области жировых подушек над сочленовными поверхностями бедра и надколенника, это жировые и синовиальные складки (plica alares и др.). Лимфатические сосуды здесь располагаются в глубоких слоях СО. Переходные зоны, т.е. участки, где СО контактирует с хрящом сочлененных поверхностей сустава, бедны сосудами.
Обменные процессы между суставной полостью и сосудистыми руслами организма
Структурные компоненты сустава являются субстратом активных обменных процессов между содержимым суставной полости и сосудистыми руслами, обеспечивающими гомеостаз сустава как органа и его адаптационные возможности в составе целостного организма. Эти процессы определяются в первую очередь функциональными возможностями компонентов внутренней синовиальной среды сустава.
СО является непосредственным субстратом таких процессов, как:
- транссудация (проникновение) веществ из кровеносного русла в ткань СО и суставную полость;
- резорбция (всасывание) веществ из ткани СО и полости сустава в сосудистые русла — кровеносные и лимфатические сосуды.
Иннервационные структуры сустава
Сустав как часть функциональной системы движения
Каждый синовиальный сустав получает ветви смешанного периферического нерва, иннервирующего данную область. В составе ветвей этого нерва в капсулу сустава проникают чувствительные, афферентные волокна, образующие рецепторы в структурах капсулы, связочном аппарате, менисках, суставных губах, а также эфферентные волокна вегетативной нервной системы с эффекторными окончаниями в стенках сосудов.
Суставной хрящ взрослого человека аваскулярен и не содержит нервных окончаний/Симпатические волокна проникают вместе с сосудами в глубокую часть базальной зоны хряща — в ее кальцифицированную часть, но за ее пределы в норме не распространяются. Костные компоненты сустава иннервируются волокнами ветвей тех же нервов, которые проникают в кость от надкостницы.
Скелетные мышцы, осуществляющие локомоторные акции в суставе, также иннервируются от смешанного периферического нерва:
- ветви, содержащие афферентные проводники, формирующие сложно организованные чувствительные окончания: в частности, нервно-мышечные и нервно-сухожильные веретена, а также неинкапсулированные свободные нервные окончания;
- эфферентные (двигательные) проводники, проникающие к мышечным волокнам и образующие эффекторные окончания — концевые пластинки или моторные бляшки, а также структуры вегетативной иннервации, локализация которых связана с сосудистой стенкой.
В этом сложном взаимодействии сустав является элементом, обеспечивающим специфический рычаговый механизм, необходимый для осуществления статолокомоторных актов; рецепторным полем — источником афферентной импульсации; областью реализации эфферентных вегетативных импульсов, регулирующих кровоснабжение, лимфатический дренаж, интерстициальное перемещение метаболитов. В свою очередь скелетная мускулатура области сустава является местом реализации эфферентных соматических импульсов. Она обеспечивает фиксацию и перемещение сегментов сустава по отношению друг к другу; представляет собой обширное и специфически организованное рецепторное поле; является областью реализации эфферентных вегетативных импульсов в стенках сосудов и интеррецепции самой мышечной ткани. Согласованная деятельность всех звеньев этой системы имеет цель — поддержание позы и выполнение определенного поведенческого акта.
Важно остановиться на некоторых общих закономерностях иннервации сустава как облигатного компонента функциональной системы движения.
Еще в начале XX столетия подробный анализ участия структур сустава в процессе локомоторной функции был дан R. Рауг, согласно которому сустав является звеном «кинетической цепи», связывающей посредством иннервации сустав со скелетной мускулатурой. В нашей стране идеи R. Рауг успешно развивал М.М. Дитерихс. В последующие десятилетия XX века проблема функциональных связей суставов и мышц в составе любого участка опорно-двигательного аппарата продуктивно анализировалась с позиций теории функциональных систем.
Как известно, функциональное единство сустав—мышца материализуется посредством нервных проводников в составе периферических нервов, проводящих путей и центров во всех отделах ЦНС, включая подкорковое и корковое представительство. Тандем сустав—мышца проявляет себя как облигатное звено функциональной системы движения. При этом существование сустава и мышцы в норме зависит от состояния всех структур этой системы.
Нормальная деятельность сустава обеспечивается возможностью адаптации к конкретным условиям существования каждого из его компонентов (суставного хряща, СО, СЖ, костей, связок). Изменения компонентов сустава в процессе адаптации конкретно выражаются: в изменении трофики, макро- и микроциркуляции; в изменении количества и состава клеток СЖ; в изменении метаболических процессов в клетках и структурах матрикса СО. Активность иннервационных структур влияет также на иммунную компетенцию клеток его структур. Эти процессы являются также источником изменения афферентной импульсации в суставе.
Процессы адаптации функциональной системы имеют различные этажи регуляции: внутрисуставной, сегментарный и далее в подкорковых центрах и коре головного мозга. Сустав обладает относительной автономией.
Регуляторное влияние высших отделов ЦНС выражается в мобилизации всех компонентов функциональной системы сустав—мышцы к включению их в предстоящую деятельность. При этом происходит функциональная преадаптация системы.
