Острый некроз сетчатки глаза: симптомы, лечение, причины, признаки
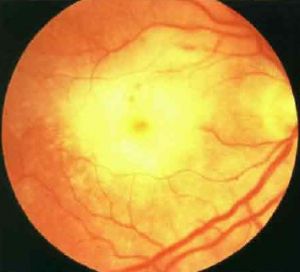
Разновидность герпетической некротизирующей ретинопатии, одно- или (в трети случаев) двусторонний прогрессирующий некроз сетчатки, вызванный реактивацией вируса Varicella Zoster, ВПГ-1 и ВПГ-2 у иммунокомпетентных пациентов и осложняющийся увеитом, а также отслойкой сетчатки.
Несколько чаще страдают мужчины в возрасте 20 (ВПГ-2), 47 (ВПГ-1) и 57 (Varicella Zoster) лет.
Заболевание отличается стадийностью:
- стадия I: некротизирующий ретинит;
- стадия II: помутнение стекловидного тела;
- стадия III: стихание процессов некроза сетчатки с пигментацией ретинальных очагов;
- стадия IV: отслойка сетчатки, в т.ч. стадия IVa — свежие разрывы или отслойка сетчатки с витреальной тракцией или экссудацией в стекловидное тело, IV6 — старая отслойка сетчатки.
Причины острого некроза сетчатки глаза
При иммунодефиците острый некроз сетчатки вызывается цитомегаловирусом. Не исключена генетическая предрасположенность. На долю острого некроза сетчатки приходится 5,5% всех увеитов.
Симптомы и признаки острого некроза сетчатки глаза
Клиническая картина: острое одностороннее болезненное снижение зрения, фотофобия, плавающие помутнения сочетаются с наличием минимум одного периферического белесоватого четко очерченного очага некротического воспаления сетчатки; симптомами выраженного воспаления сосудистой оболочки, такими как опалесценция влаги, формирование преципитатов и задних синехий, офтальмогипертензия с отеком роговицы, выраженная экссудация в стекловидное тело, склерит. В течение 2 нед от начала заболевания формируется классическая триада, включающая витреит, окклюзирующий артериолит и множественные желтовато-белые очаги некроза наружных слоев сетчатки с характерными зубчатыми краями на периферии глазного дна. Участки некроза быстро распространяются по окружности, в течение нескольких дней сливаясь в один обширный кольцевидный очаг кремового цвета. Распространяющийся к заднему полюсу участок некроза уже всех слоев сетчатки, васкулит, интраретинальные геморрагии стимулируют мощную пролиферативную витреоретинопатию, в 75% случаев приводящую к тракционно-регматогенной отслойке сетчатки. Зона некроза обычно не захватывает задний полюс, однако при выраженном воспалении возможно развитие экссудативной отслойки сетчатки и отека ДЗН с возможным исходом в атрофию ЗН.
Диагностика острого некроза сетчатки глаза
Диагностика опирается на клиническую картину. Лабораторная диагностика включает в себя определение уровня IgG в камерной влаге и стекловидном теле, а также ПЦР.
Дифференциальную диагностику следует проводить с:
- встречающимся при иммунодефицитных состояниях (CD4 < 100 кл/мм3) прогрессирующим герпетическим некрозом наружных слоев сетчатки, для которого не характерна ни клеточная взвесь в камерной влаге и стекловидном теле, ни васкулит;
- цитомегаповирусным ретинитом у ВИЧ-инфицированных пациентов, характеризующимся безболезненным снижением зрения, белыми «пушистыми» ретинальными очагами, васкулитом сосудов сетчатки и ангиитом по типу «замерзшей ветви», многочисленными кровоизлияниями в сетчатку при интактном стекловидном теле;
- токсоплазмозом с его единичным свежим очагом, просвечивающим сквозь мощную локальную экссудацию в стекловидное тело наподобие «автомобильных фар в тумане», а также отсутствием ретинальных геморрагий.
Прогрессирующий некроз наружных слоев сетчатки является разновидностью острого некроза сетчатки, вызываемого Varicella Zoster вирусом у пациентов с тяжелыми иммунодефицитными состояниями. В отличие от острого некроза сетчатки в 70% случаев возникает на фоне типичных для опоясывающего лишая кожных высыпаний и носит двусторонний характер, сопровождается минимальной реакцией со стороны стекловидного тела и сосудов сетчатки.
Лечение острого некроза сетчатки глаза
При отсутствии лечения заболевание может принять молниеносный характер, в двух третях случаев приводя к снижению остроты зрения до 0,1 и ниже.
Внутривенное введение ацикповира, разделенной на три приема, в течение 10-14 суток остается наиболее распространенной терапией ВПГ и Varicella Zoster-вирусных заболеваний. При Varicella Zoster-вирусной инфекции внутривенное введение ацикловира сменяется его пероральным на протяжении 3 мес. Инфицирование ВПГ-1 предполагает прием перечисленных выше препаратов в половинной дозе. В последние годы все большее распространение в качестве терапии первой линии, а также при неэффективности ацикловира, получает интравитреальное введение ганцикповира или фоскарнета 2 раза в неделю в сочетании с пероральным приемом валацикловира. Длительность лечения определяется активностью процесса.
На 2-3-и сутки лечение дополняется противовоспалительной (преднизолон внутривенно с постепенным уменьшением дозы на протяжении нескольких недель) и антитромботической (ацетилсалициловая кислота) терапией. При первой возможности выполняется лазеркоагуляция по границе некротизированных участков для профилактики разрывов и отслойки, а также витрэктомия.
Динамическое наблюдение осуществляется на протяжении года. Угрожающие зрению осложнения — витрео-макулярный тракционный синдром, отслойка сетчатки, катаракта, глаукома.
При прогрессирующем некрозе наружных слоев сетчатки из-за рефрактерности процесса внутривенное введение ацикловира приходится дополнять интравитреальным использованием ганцикловира или фоскарнета. Прогноз для зрения серьезный из-за 70% вероятности развития слепоты, обусловленной развитием отслойки сетчатки.
